Cuando una respuesta no basta
En los últimos años, muchos pacientes que se presentan con síntomas neurológicos graves y debilitantes — cefaleas (tanto en posición supina como ortostática), crisis pseudoepilépticas, vértigos, alteraciones visuales, pérdida súbita de audición, acúfenos constantes o pulsátiles, debilidad repentina — han escuchado siempre la misma frase: “se trata de un trastorno neurológico funcional (TNF)”.
A primera vista puede parecer una respuesta. En realidad, para muchos se convierte en una condena: significa ser etiquetados como pacientes “funcionales”, en un limbo entre neurología y psiquiatría, a menudo sin más estudios. Un diagnóstico que cierra puertas en lugar de abrirlas.
El problema es que una parte de estos pacientes no padece en absoluto un trastorno funcional, sino una condición orgánica poco reconocida: la CCSVI (Insuficiencia Venosa Crónica Cerebroespinal).
El riesgo es enorme: confundir un problema vascular real con una patología “psicógena” no solo implica fallar en el diagnóstico, sino también permitir que los síntomas empeoren, con consecuencias potencialmente irreversibles.
Trastorno neurológico funcional: de la definición a la etiqueta
El TNF se describe como un trastorno del funcionamiento del sistema nervioso en ausencia de lesiones orgánicas visibles. Los síntomas son reales, no imaginarios, pero su origen no sería estructural.
Entre las manifestaciones más comunes:
- temblores, tics y movimientos anómalos
- debilidad o parálisis no orgánicas
- crisis pseudoepilépticas
- alteraciones visuales, vértigos, pérdida de equilibrio
- cambios en la sensibilidad
En teoría, el diagnóstico debería basarse en signos clínicos positivos y no únicamente en la exclusión de otras patologías. En la práctica, sin embargo, el TNF se convierte a menudo en una etiqueta de conveniencia: cuando TAC y resonancias no muestran nada, se concluye que el problema es “funcional”. Y esto no ocurre solamente en Italia: es una tendencia extendida en todo el mundo, con pacientes que en todas partes son despachados con este diagnóstico sin investigaciones más profundas.
Una revisión publicada en Practical Neurology (Edwards & Bhatia, 2021 – PubMed) subraya que el TNF es frecuente en los servicios de urgencias y en las salas de neurología, pero también admite lo común que resulta una comunicación inadecuada del diagnóstico, que deja a los pacientes estigmatizados.
El resultado es que, en la práctica clínica, el TNF corre el riesgo de convertirse en un cajón de sastre diagnóstico: todo lo que no se entiende, acaba allí dentro.
CCSVI: una causa orgánica ignorada
La CCSVI fue descrita inicialmente en 2006 como una condición vascular caracterizada por anomalías en el drenaje venoso cerebroespinal, causadas por estenosis de las venas yugulares (válvulas defectuosas, hipoplasia, aplasia u otras malformaciones vasculares) y, posteriormente, a raíz de diversos estudios, por compresiones extrínsecas de las venas yugulares ejercidas por estructuras óseas, musculares, ligamentos y arterias adyacentes.
Las consecuencias son fisiopatológicamente lógicas:
- estasis venosa
- hipoxia cerebral
- alteraciones en el drenaje del líquido cefalorraquídeo
- aumento de la presión intracraneal
- inflamación crónica
¿Y los síntomas? Los mismos que hoy en día se descartan como TNF: cefalea ortostática, niebla mental, crisis pseudoepilépticas, vértigos, alteraciones visuales, disfagia.
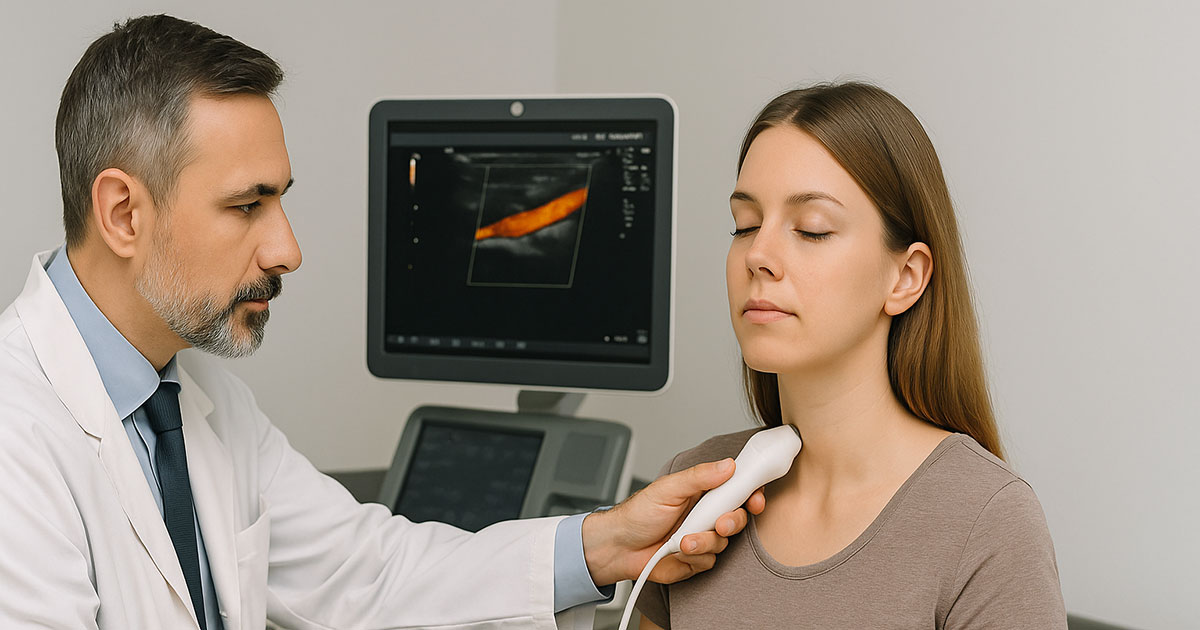
👉 CCSVI: diagnóstico y síntomas
El punto crucial es que la CCSVI no siempre aparece en los exámenes estándar: una resonancia realizada en posición supina, con la cabeza en posición neutra frontal, puede resultar perfectamente normal, mientras que el problema solo se manifiesta en condiciones dinámicas o posturales.
Cuando las pruebas estándar no bastan: la cuestión de la postura
La medicina está acostumbrada a trabajar con protocolos “clásicos”: RM en posición supina, EcoColorDoppler en posición supina y erguida a 90 grados en posición neutra frontal; pruebas estáticas que no reproducen la vida real.
Pero el flujo venoso cerebral y espinal es altamente dinámico y está influenciado por la postura.
Un paciente en posición supina a 0 grados puede mostrar obstrucciones, inversiones de flujo o colapsos venosos, mientras que el mismo paciente evaluado en posición erguida a 90 grados puede revelar dichas patologías o incluso mostrar un retorno venoso normal.
Se ha demostrado que las compresiones yugulares no pueden detectarse de manera fiable en un único estado postural ni en una sola posición neutra de la cabeza.
Para la CCSVI, realizar pruebas dinámicas es fundamental:
- EcoColorDoppler en posición erguida y supina, tanto en posición neutra frontal como con maniobras dinámicas de la cabeza;
- Flebografía selectiva con variaciones posturales;
- CBCT para estudiar compresiones óseas, tanto en estática como en dinámica;
- Evaluaciones durante maniobras como Valsalva o rotaciones del cuello.
Esta diferencia metodológica puede marcar la línea divisoria entre un diagnóstico correcto de CCSVI y un diagnóstico apresurado de trastorno funcional.
Y, sin embargo, la mayoría de los médicos no va más allá de los exámenes estandarizados. Ahí se detienen y entregan al paciente una etiqueta reductiva. Es una limitación cultural y clínica que debe ser denunciada.
TNF como coartada diagnóstica
Muchos neurólogos defienden el TNF como un diagnóstico moderno y “positivo”. Pero en la práctica diaria se convierte con demasiada frecuencia en un simple alibi.
Sirve para justificar la falta de respuestas, sin admitir que quizá las herramientas utilizadas no son suficientes.
El paciente, en cambio, no recibe una explicación sino un estigma: “es funcional, no orgánico”.
Una marca que lo empuja hacia la psicoterapia, mientras la verdadera causa permanece inadvertida.
Esto no significa negar que los trastornos funcionales puedan existir. Significa denunciar el hecho de que, en demasiados casos, el TNF se utiliza como un diagnóstico perezoso, que cierra en lugar de abrir.
Los testimonios de los pacientes
Las historias se repiten:
- años de síntomas incapacitantes y progresivos;
- pruebas estándar “dentro de la norma”;
- diagnóstico de TNF;
- años de psicoterapia y fármacos ansiolíticos sin beneficio;
- finalmente, investigaciones venosas específicas y diagnóstico de CCSVI;
- mejoras clínicas tras el tratamiento (fisiatría, osteopatía, quiropraxia, angioplastia, descompresión quirúrgica).
Son testimonios que dejan al descubierto el fracaso del enfoque exclusivamente neurológico. No se trata de casos aislados, sino de un patrón recurrente que merece atención científica.
El estigma que hiere
Recibir un diagnóstico de TNF significa escuchar: “tus síntomas son reales, pero no tienen una base orgánica”.
En otras palabras, se percibe como: “todo está en tu cabeza”.
Las consecuencias son devastadoras:
- desconfianza hacia la medicina;
- aislamiento social;
- pérdida de credibilidad incluso dentro de la familia;
- abandono de los tratamientos y desesperación.
Y, sin embargo, detrás de esos síntomas podría existir un problema objetivo, diagnosticable y tratable como la CCSVI.
CCSVI y controversias: la ciencia dividida
Desde el principio, la CCSVI fue fuertemente cuestionada, sobre todo por la clase neurológica, debido a la hipótesis inicial de una relación con la esclerosis múltiple; en la literatura se han publicado numerosos trabajos que confirmaban distintos porcentajes de presencia de la CCSVI en pacientes con esclerosis múltiple.
Diversos estudios, como el de Zamboni y colaboradores publicado en BMC Medicine (2013), han documentado anomalías venosas con posibles consecuencias clínicas.
La comunidad científica sigue dividida. Pero ignorar por completo la CCSVI y refugiarse en el diagnóstico de TNF significa negar la complejidad de la realidad clínica.
La responsabilidad de la medicina
La tarea de la medicina no es conformarse con lo sencillo, sino buscar respuestas verdaderas. Etiquetar a un paciente como “funcional” sin haber descartado cuidadosamente otras causas orgánicas —incluidas las venosas— no es solo un error clínico. Es un acto que traiciona la confianza del paciente.
Se necesitan protocolos más amplios, que integren la evaluación neurológica clásica con pruebas venosas dinámicas. Se necesitan médicos dispuestos a mirar más allá de los límites de la literatura estándar.
Solo así se podrá evitar que el diagnóstico de TNF se convierta en un atajo perezoso y dañino.
Mirar más allá de la etiqueta
El trastorno neurológico funcional existe, pero hoy en día se abusa de él. Se ha convertido en el diagnóstico fácil para quien no encuentra nada en las pruebas estándar.
La CCSVI es el ejemplo concreto de cómo síntomas reales se descartan como funcionales, cuando en realidad existen causas orgánicas precisas, diagnosticables y tratables.
La medicina no debe dejar de buscar.
Cada vez que se elige el camino más rápido —la etiqueta funcional— se corre el riesgo de apagar la esperanza de quien sufre.
Cada paciente merece respuestas concretas, no etiquetas. Por eso te invito, si lo deseas, a reservar una consulta conmigo en mi consultorio para una evaluación personalizada sobre la CCSVI.